限られた医療財源の支出割り当て
日本の社会保障費は急激に増加しており、医療費削減は避けて通れない課題である。日本の医療システムは患者にとって世界一親切である、と思っているが、財源がなくなればそのシステムを維持することはできない。財源確保のために、額の大小に関わらず、非効率的な医療費支出は見直しが必要である。
国の公衆衛生政策を考えた場合、医療行為の介入、つまり、行われる検査や治療におけるメリットとデメリットのバランスを取る必要がある。例えば、ワクチン政策においては、ごく少数の人には副作用が発生することは避けることができないが、ほとんどの人にメリットがあるワクチンの接種が推奨されるという具合である。
この点で、クリニックで行われているインフルエンザ検査は、大多数の人にとって明確なメリットが見出しにくい。入院が必要な人は大病院の救急外来を受診すべきである。「念のため」、「書類のため」に行う検査は、医療費の無駄でしかなく、医療費財源が不足している現在、長期的には国民にとってデメリットにしかならない。
スウェーデンの検査データが示すもの
筆者がスウェーデンの新型コロナ感染症に関する統計データを確認したところ、2022年初めの「第5波」以降は検査数が大幅に減少している(図2)。今年夏前の検査数もスウェーデン全土で週あたり6000件を下回り(図3)、検査の対象となっているのは主に70歳以上の高齢者であることがわかる(図4)。
陽性率の推移からも、検査を控えているわけではなく、リスクの高いグループ、つまり、治療が必要となる可能性が高いグループに対して戦略的に行われていることが理解できる。
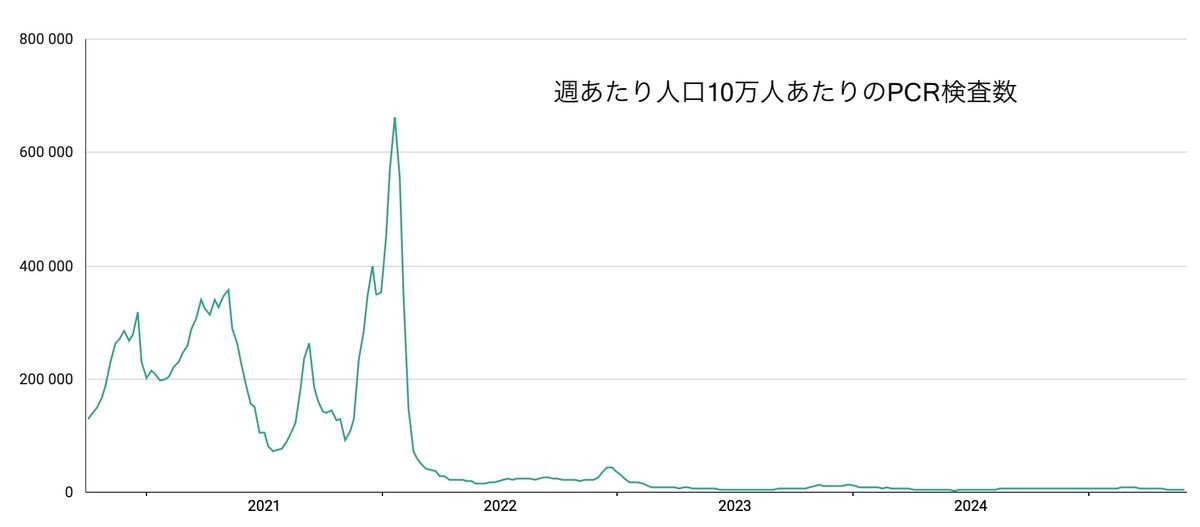
図2(出典:スウェーデン公衆衛生庁)
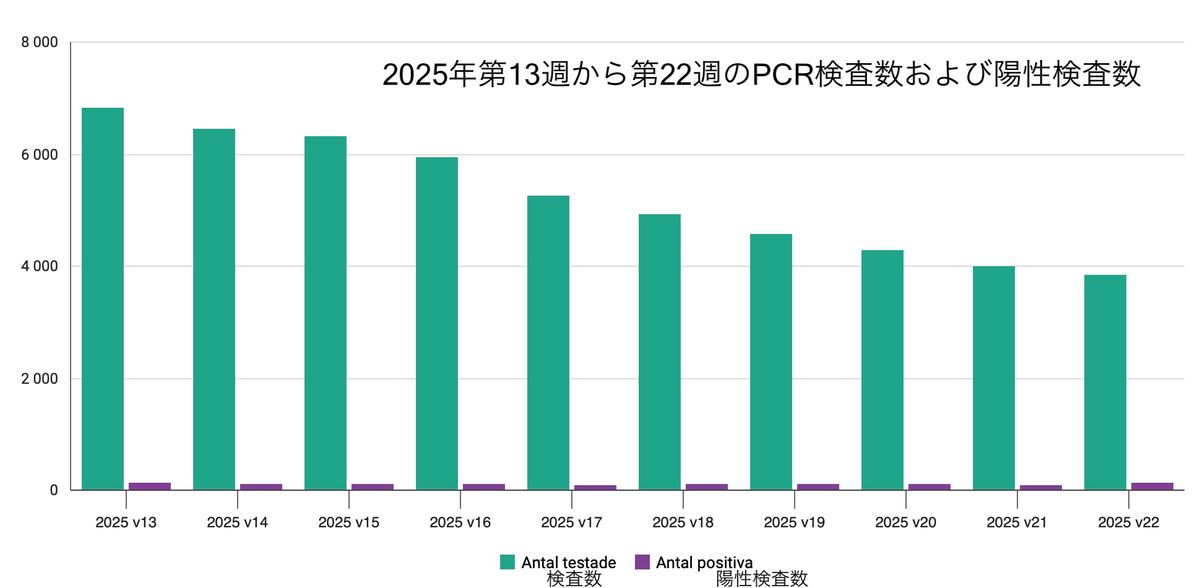
図3(出典:スウェーデン公衆衛生庁)
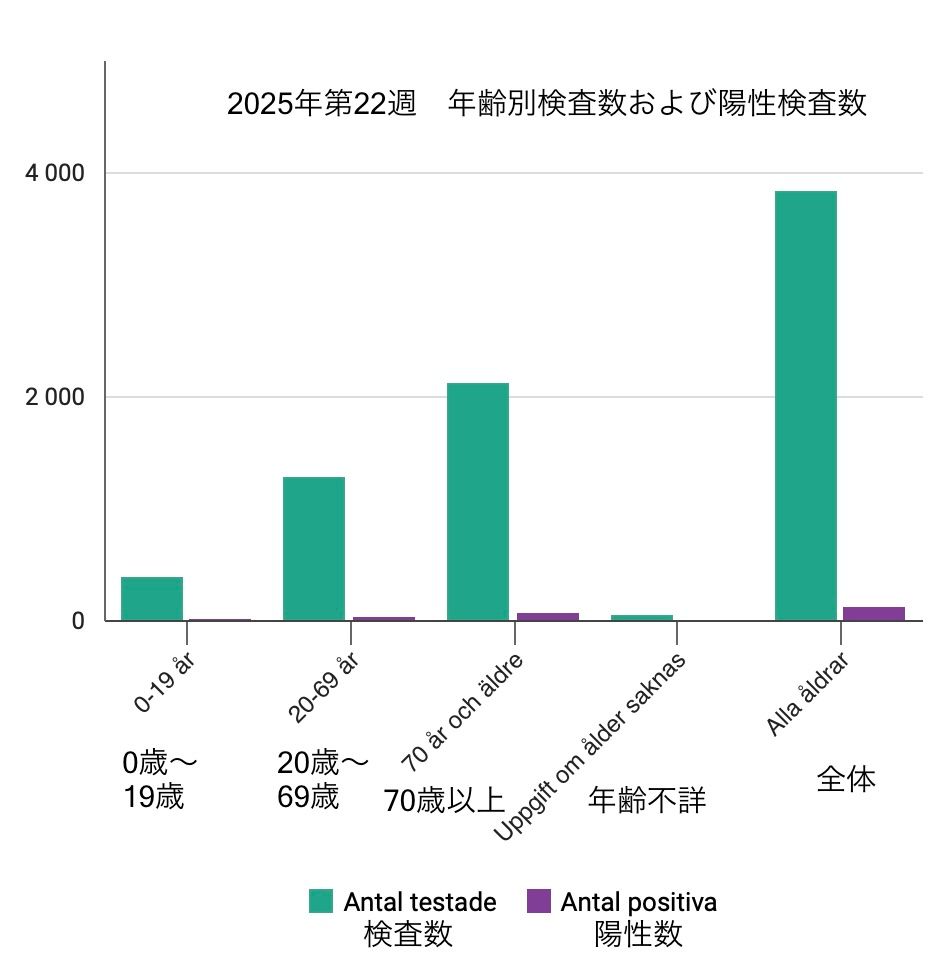
図4(出典:スウェーデン公衆衛生庁)
前述した通り、すべての検査は、その結果が治療方針決定に影響がある場合にのみ行うのが原則である。つまり、結果に関わらず自宅療養で対応可能なグループに対し、インフルエンザや新型コロナの検査を行うことの医学的妥当性は疑問視される。その上で「風邪は万病の元」という言葉があるように、風邪が時として重症化することは認識しながら、常識的に臨機応変な対応をすれば十分であろう。
























































